Сосудистые заболевания головного мозга: гипертония, атеросклероз, аневризма
Самая распространенная причина сосудистых болезней мозга – это гипертоническая болезнь. Морфологически патология характеризуется рубцовыми изменениями стенки, сужение просвета мозговой артерии.
На втором месте – мерцательная аритмия. Патология сопровождается скоплением сосудистых сгустков внутри камер сердца. При работе сердечнососудистой системы тромбы закупоривают артерии головного мозга.
Третий фактор – атеросклероз мозговых сосудов. Отложение бляшек холестерина в стеке артерии сопровождается сужением просвета, нарушением прохождения крови через поврежденный участок. Паренхима не получает кислород, формируются ишемические состояния.
Опасное заболевание – аневризма. Расслоение сосудистой стенки повышает риск летального исхода из-за разрыва. Развивается образование по множественным причинам.
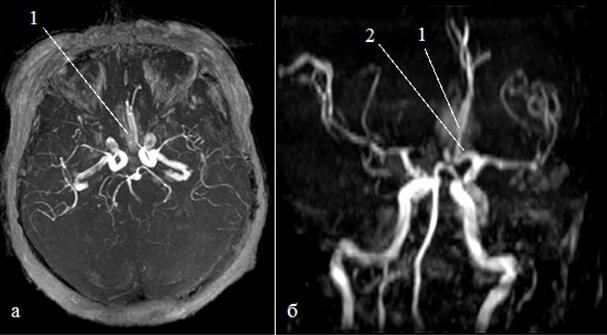
МРТ аневризмы мозга
Основные сосудистые болезни мозга: гипертония, атеросклероз, аневризма
Гипертоническая болезнь со стороны головного мозга приводит к разрыву капилляров и артерий. Неадекватное лечение, прогрессирование повышения артериального давления приводит к постоянному повреждению тканей, кровоизлияниям, что обуславливает неврологические и психические симптомы у пациентов.
Стадии гипертонии:
- Функциональная;
- Склеротическая;
- Терминальная.
Функциональная стадия характеризуется лишь незначительными неврологическими проявлениями:
- Нейроциркуляторная дистония (НЦД);
- Болезненность области сердца;
- Стенокардия.
Со стороны головного мозга МРТ не выявляет серьезных изменений. Диагностируются мелкоточечные кровоизлияния, отеки, воспалительные процессы.
Склеротическая стадия гипертонической болезни – что это такое
Необратимое повреждение – склероз артерий приводит к стойкому спазму, который не устраняется лекарственными препаратами. Недостаток поступления кислорода приводит к ишемическим состояниям внутри мозговой паренхимы. Склеротические изменения при гипертонической болезни сопровождаются клиническими признаками:
- Некротические повреждения миокарда;
- Повышение давления свыше 140 мм. рт. ст.;
- Боль за грудиной.
Комплекс нарушений приводит к мозговой симптоматике:
- Обморочные приступы;
- Головные боли и головокружения;
- Онемение конечности;
- Расстройства речи;
- Периодические мышечные парезы.
Проявления напоминают легкий инсульт, но сопровождаются кратким сохранением проявлений.
Тяжелая гипертоническая болезнь
Злокачественный характер нозологии сохраняется множество лет. Постоянная гипертония повреждает артерии, обуславливает необратимые склеротические изменения. Высокое артериальное давление при длительном сохранении обуславливает ряд проявлений:
- Бредовые, фантастические галлюцинации;
- Потеря ориентировки в обстановке;
- Периодические сноподобные состояния;
- Психомоторное возбуждение;
- Зрительные, слуховые расстройства;
- Повышенная двигательная активность;
- Ощущение постоянной тревожности, страха.
Хроническое употребление спиртных напитков на фоне гипертонической болезни обуславливает сумрачное помутнение сознания, психотические расстройства, страхи. Терминальная стадия заболевания по симптомам напоминает атеросклероз третьей стадии, но с присутствием реактивных состояний.
Появление психотравмирующей ситуации на первой-второй стадии заболевания обостряет реактивность заболевания, приводящее к формированию депрессивно-параноидного, астенодепрессивного синдромов, истерии. У женщин с гипертонией провоцирующим фактором может быть климактерический период.
Внутримозговую гипертонию нужно отличать от гипертензии. Последняя нозология характеризуется повышением внутричерепного давления по причине избыточного скопления спинномозговой жидкости, гематомы, внешнего сдавления опухолью.
Гипертензия головного мозга: причины, симптомы
Основные этиологические факторы повышения внутричерепного давления связаны с компрессией анатомических структур. Патогенетическим звеном нозологии является избыток спинномозговой жидкости внутри черепа или спинного мозга.
Физиологические свободные полости внутри черепной коробки играют выравнивающую роль. При полнокровии сосудов избыток давления ликвидируются за счет открытых пространств. Ряд патологических состояний обуславливает заполнение полостей.
Мозговая гипертензия отличается от гипертонии патогенетическими звеньями. В первом случае внутрисосудистое давление увеличивается из-за внешней компрессии гематомой, ликвором, новообразованиями.
Опасность гипертензивного состояния объясняется ишемическими нарушениями мозгового вещества, вероятность смещения анатомических структур. Обе нозологические формы приводят к смертельному исходу.
Доброкачественная форма возникает при ряде физиологических состояний:
- Отмена некоторых медикаментов;
- Гиперфункция околощитовидной железы;
- Недостаток витаминов в организме при гиповитаминозе;
- Вынашивание ребенка и беременность.
Важным симптомом заболевания является головная боль, которая обостряется во время кашля, активных дыхательных движений. Доброкачественная гипертензия не сопровождается нарушением сознания. Устраняется нозология после ликвидации провоцирующего фактора.
Особенности внутричерепной гипертензии у детей
Обнаружение повышенного давления внутри мозга у новорожденных, грудничков (1-2 лет), школьников требует незамедлительной медикаментозной коррекции. Обнаружить этиологические факторы гипертензии у новорожденных помогает УЗИ. Ультразвуковое сканирование проводится через незакрытые роднички. Обследование выявляет провоцирующие факторы патологического состояния:
- Дисбаланс ликвора между желудочками и другими анатомическими образованиями;
- Нарушение всасывания спинномозговой жидкости;
- Избыточное образование ликвора.
Перечень нозологических форм, приводящих к повышению внутричерепного давления:
- Патологические новообразования, рак;
- Аномалии строения ЦНС;
- Внутримозговые кровоизлияния;
- Интоксикации и отравления;
- Воспаления оболочек (энцефалиты, менингиты);
- Родовая черепно-мозговая травма (ЧМТ).
Классификация гипертензии у ребенка по скорости развития:
- Медленно нарастающая;
- Быстро нарастающая.
Повышение внутричерепного давления у детей 1 года жизни протекает медленно. Симптомы формируются в определенной последовательности:
- Многократная рвота несколько раз в день;
- Постоянная плаксивость;
- Пульсация родничков;
- Поверхностный сон;
- Мышечный гипертонус;
- Асимметрия черепной коробки;
- Расхождения швов;
- Набухание лицевых вен.
При внутричерепном гипертензивном синдроме голова увеличивается быстрее, чем требуется по возрасту.
Внешний признак заболевания – «симптом Грефе» – образование белой полосы между радужной оболочкой и верхним веком, которая прослеживается во время отведения взгляда вниз. Каждый отдельный признак не является достоверным указанием увеличения внутричерепного давления. Если возникает более двух проявлений одновременно, требуется анализ внутримозговых изменений. Детям можно делать МРТ головного мозга, но грудничкам и дошкольникам до 5 лет сканирование делают под наркозом. Процедура необходима для сохранения неподвижного положения во время томографии. Любое движение делает томографию ошибочной.
Синдром Грефе у новорожденных следует диагностировать вначале развития. Поддерживающая терапия предотвращает ряд негативных осложнений.
У старших детей возрастом от 7 лет частой причиной ВЧГ является наличие опухоли. Образование сдавливает мозговую паренхиму, обеспечивает компрессию мозговой артерии.
Диагностика гипертензии головного мозга
Целый комплекс обследований позволяет своевременно верифицировать патологию:
- Изучение глазного дна;
- Лабораторные анализы;
- Исследование цереброспинальной жидкости;
- МРТ головного мозга;
- Рентгенография черепа.
Направляет на диагностику лечащий врач выявление специальных признаков:
- Мышечные подергивания;
- Рвотный рефлекс;
- Раздражительность;
- Гипервозбуждение ребенка;
- Головные боли;
- Внутричерепные кровоизлияния.
Дети 5-7 лет жалуются на сильные головные боли после сна. Синдром уменьшается при нахождении человека в вертикальном положении. Рвотный рефлекс формируется даже при отсутствии приема еды.
Присутствие органической патологии, приводящей к затруднению отведения ликвора, способствует повышению внутричерепного давления. Ограниченное скопление спинномозговой жидкости приводит к нарушению зрительных, двигательных, обонятельных функций. На фоне патологии развиваются гормональные болезни (ожирение, сахарный диабет). Внимания заслуживает динамический прирост симптомов, возникающий даже на фоне консервативного лечения.
Дисциркуляторная энцефалопатия: причины, симптомы
Многочисленные патологические изменения мозговых артерий на протяжении длительного времени сопровождаются гипоксическими состояниями, связанными с недостатком кровоснабжения паренхимы.
Комплекс нарушений называется неврологами «дисциркуляторной энцефалопатией». Этиология повреждений разнообразна – перегибы мозговых сосудов, стенотические участки, тромбозы.
Причины возникновения дисциркуляторной энцефалопатии
Основные этиологические факторы нозологии:
- Атеросклероз – поражение крупных артерий атеросклеротическими бляшками. Кровоснабжение мозга осуществляется по системе позвоночной и внутренней сонной артерии;
- Психогенный спазм характеризуется потерей эластичности артериальной стенки. В местах разрушения постепенно откладываются фиброзные волокна, поэтому дефект приводит к стойкому участку сужения, блоку проходимости сосуда. Повышение проницаемости сосудистой интимы приводит к отложению кровяных сгустков в области дефекта. Тромбы представляют опасность, так как нарушают мозговое кровоснабжение. Патология приводит к гибели ткани (некроз, инфаркт);
- Гипертоническая болезнь ухудшает внутримозговое кровоснабжение. Во время кризов, резкого повышения артериального давления возникает риск разрыва артерий мозга. Вначале поражаются капилляры, мелкие артерии.
Стадии развития дисциркуляторной энцефалопатии:
- Первая – появляется головокружение, несильные головные боли, падение работоспособности. Рассеянность, раздражительность, возбудимость – специфические признаки патологии;
- Промежуточная (II стадия) характеризуется патологией мыслительной деятельности, интеллектуальными расстройствами, расстройствами свойств личности. Для пациентов характерна постоянная сонливость, шаткая походка, проблемы с координацией;
- Финальная (III стадия) сопровождается неврологическими проблемами, расстройствами личности, слабоумием. Пациенты утрачивают работоспособность, поведение становится неадекватным.
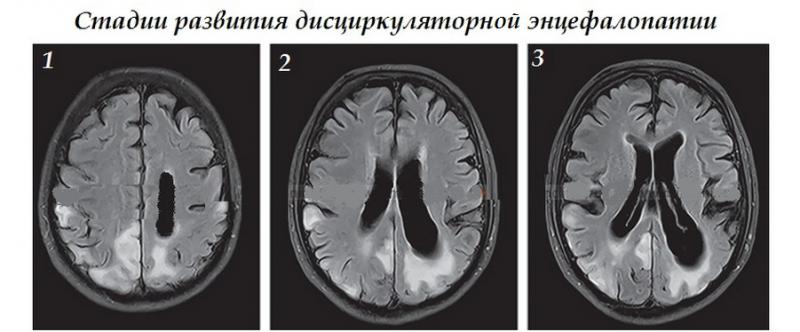
Стадии дисциркуляторной энцефалопатии
Согласно международной классификации болезней десятого пересмотра (МКБ 10) патология сопровождается органическими расстройствами. Код дисциркуляторной энцефалопатии по МКБ – «I60-I69». Нужно учитывать, что в международной классификации не существует данного диагноза. Составляющие диагноз отдельные нозологические формы кодируются дополнительно. Бессимптомное течение обозначается «I65-I66».
Диагностика заболеваний сосудов головного мозга
Летальный исход при гипертонической болезни возникает из-за инсульта. Разрыв крупной мозговой артерии обуславливает инсульт, при котором внутримозговое кровоизлияние обуславливает недостаточное поступление кислорода. Гипоксия паренхимы приводит к парезам, параличам или смертельным нарушениям.
Методы лучевой нейровизуализации – КТ или МРТ головного мозга с контрастом помогают выявить мозговую патологию вначале развития, когда консервативными препаратами удается предотвратить опасные осложнения. Визуализация должна проводиться после клинического проявления признаков неврологических и психических расстройств.
Компьютерная томография – экстренный способ диагностики обнаружения осложнений черепной патологии – гематома, геморрагический инсульт.
Магнитно-резонансное обследование верифицирует мягкотканые изменения, дополнительные образования диаметром свыше 1 мм (высокопольное оборудование).